Cuando el médico de Brent Chapman le propuso por primera vez la idea de implantarse quirúrgicamente uno de sus propios dientes en el ojo para recuperar la vista, dice que se sintió “un poco aprensivo”.
Pero luego habló con una mujer en Australia que se había sometido al mismo procedimiento con tremendo éxito.
“Estuvo completamente ciega durante 20 años y ahora practica esquí en la nieve“, dijo Chapman, de 33 años, de North Vancouver. “Sé que suena un poco loco y a ciencia ficción”.
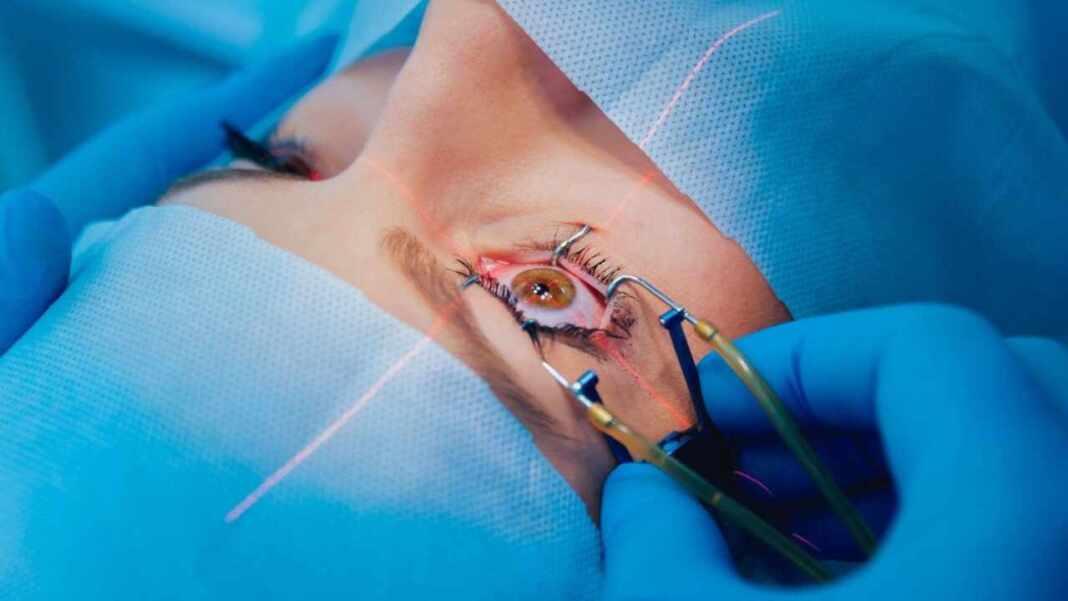
Chapman, quien es ciego de ambos ojos, es uno de los tres canadienses que se someten a una queratoprótesis osteo-odonto (OOKP), o como se le conoce más comúnmente, cirugía de diente en ojo, en un hospital de Columbia Británica esta semana.
Se trata de extraer un diente del paciente, normalmente el canino, instalar una lente óptica de plástico en su interior y luego implantar todo el conjunto en el ojo.
Aunque se trata de una operación que se lleva a cabo desde hace varias décadas, nunca antes se había realizado en Canadá. Y si todo sale bien, uno de los médicos que están detrás de la iniciativa espera que esté disponible a largo plazo.
Cómo funciona
Los dientes tienen dentina, que es la sustancia más dura que produce el cuerpo, lo que la convierte en la envoltura ideal para unir la lente de plástico y el ojo del paciente, explica el Dr. Greg Moloney, oftalmólogo y cirujano del Hospital Mount Saint Joseph de Vancouver.
“No hay riesgo de rechazo porque utilizamos parte del propio cuerpo del paciente”, dijo al presentador de As It Happens, Nil Kҧksal.
Moloney dirigió el trío de cirugías canadienses esta semana. Todas transcurrieron sin problemas, dice, aunque los pacientes serán monitoreados de cerca.
Ha realizado siete operaciones exitosas de implantes de dientes en ojos en su natal Australia antes de ser contratado para realizarlas en Canadá.
Dice que está acostumbrado a que la gente reaccione con sorpresa y horror.
“Es una operación poco común de la que la mayoría de la gente no ha oído hablar, incluso si eres cirujano ocular”, dijo Moloney.
No es una panacea para todos los problemas de visión, afirma.
Quiénes pueden realizarse esta operación
Está específicamente diseñado para personas con ceguera corneal grave en la parte frontal de los ojos causada por cicatrices conjuntivales por enfermedades autoinmunes, quemaduras químicas y otros traumatismos.
Pero que aún tienen retina y nervios ópticos sanos en la parte posterior de los ojos.
Y a menudo, dice Moloney, es el último recurso cuando todas las demás opciones fallan.
Esto se debe a que es un proceso bastante intensivo, explica. Implica dos cirugías, con varios meses de diferencia, lo que significa que Chapman y los otros dos pacientes canadienses volverán al quirófano a finales de este año.
La primera intervención
Durante la primera cirugía, Moloney y sus colegas extraen el diente del paciente, lo cortan hasta formar un rectángulo y perforan un pequeño orificio en él para acomodar la lente.
Luego retiran tejido cicatricial del ojo del paciente y lo rellenan con un pequeño colgajo de tejido blando del interior de la mejilla.
Por último, implantan la lente dentro del diente dentro de la mejilla para que pueda crecer tejido nuevo a su alrededor.
Unos meses después, vuelven a entrar, extraen el diente de la mejilla y lo cosen en la parte delantera del ojo, debajo del tejido de la mejilla.
El resultado es un ojo de color rosa con un pequeño círculo negro a través del cual el paciente puede ver.
No sin riesgo
El procedimiento no está exento de riesgos, afirma Moloney.
“Con cualquier cirugía ocular de cualquier tipo, existe la posibilidad de que se produzca una infección y perdamos toda la visión”, dijo.
Sin embargo, dice que la cirugía se ha realizado durante varias décadas en 10 países, incluidos el Reino Unido y Australia, con una alta tasa de éxito.
Un estudio realizado en Italia en 2022 descubrió que, en promedio, 27 años después de la cirugía, el 94 por ciento de los pacientes aún podían ver.
“Creemos que la relación riesgo-recompensa para estos pacientes, cuando no tienen visión en absoluto, vale la pena“, afirmó Moloney.
Chapman, quien habló con CBC el día antes de su primera cirugía el jueves, dice que vale la pena intentarlo.
El masajista dice que podía ver bien hasta que tenía 13 años, cuando tomó ibuprofeno después de un partido de baloncesto escolar, lo que desencadenó una rara reacción autoinmune conocida como síndrome de Stevens-Johnson.
Estuvo en coma durante 27 días y sufrió quemaduras graves en todo el cuerpo, incluidos los ojos. Nunca recuperó la vista por completo.
El dato quirurgico
En los últimos 20 años, dice que se ha sometido a unas 50 operaciones, incluidas 10 implantes de córnea.
A veces, dice, funcionan durante unos meses. En una ocasión, recuperó la visión parcial durante dos años completos.
Pero, inevitablemente, siempre vuelve a perder la vista.
“Cuando lo recuperé, sentí una gran emoción”, dijo. “Luego lo perdí de nuevo y fue desgarrador, y me hundí en una especie de depresión”.
Tiene la esperanza de que estas dos cirugías en el Hospital Mount Saint Joseph sean las últimas.
Cuál es el propósito
El objetivo de Moloney es seguir ayudando a pacientes como Chapman en Canadá abriendo la primera clínica OOKP del país en Mount Saint Joseph.
La fundación benéfica St. Paul’s Foundation ha recaudado 430.000 dólares para poner en marcha la clínica y financiarla durante tres años, después de lo cual la agencia de salud de Columbia Británica, Providence Health Care, la incorporará a su presupuesto anual.
El Dr. Samir Jabbour, oftalmólogo del Centro hospitalario de la Universidad de Montreal, calificó la nueva clínica como una “gran oportunidad para la medicina canadiense”.
Jabbour, que no participó en las cirugías de BC, dice que hay muy pocos casos en los que un paciente necesitaría este tipo de cirugía rara y compleja.
Pero cuando sucede, tienen que asumir el costo de viajar fuera del país.